Trong lâm sàng, vết thương được phân thành hai loại vết thương cấp tính và vết thương mạn tính. Vết thương cấp tính là vết thương mới, có chảy máu nhưng sẽ lành sau thời gian tối đa 3-4 tuần.
Bài viết được tham vấn chuyên môn bởi TTUT - BS CK2 Trần Đoàn Đạo – Chủ tịch Hội đồng Cố vấn Y khoa Bernard Healthcare – Nguyên trưởng khoa Bỏng – Tạo hình BV Chợ Rẫy.
Tuy nhiên, có những vết thương sau 4 tuần vẫn chưa lành, sẽ được đưa vào nhóm vết thương mạn tính (vết thương lâu lành, vết thương khó lành).
Vết thương lâu lành được cảnh báo toàn cầu như “dịch bệnh thầm lặng của thời đại mới” vì làm giảm chất lượng cuộc sống của người bệnh và gia tăng áp lực kinh tế cho xã hội. Đa phần các vết thương lâu lành không được nhận biết sớm, bệnh nhân nhập viện trong tình trạng muộn, biến chứng nặng, dẫn đến hậu quả đáng tiếc. Vì vậy, việc nhận diện được các loại vết thương lâu lành để kịp thời thăm khám có ý nghĩa rất quan trọng.
1.Dấu hiệu nhận biết vết thương nhiễm trùng
1.1 Thế nào là vết thương nhiễm trùng?
Khi bị vết thương, ban đầu thường sẽ không có nhiễm trùng. Tuy nhiên, vì lý do nào đó mà vi khuẩn xâm nhập, ẩn trú, sinh sôi làm vết thương không lành được, ngày càng diễn tiến xấu hơn, tình trạng đó gọi là vết thương nhiễm trùng. Dấu hiệu nhận biết vết thương nhiễm trùng gồm: vết thương sưng đỏ, nóng vùng da xung quanh, tiết dịch mủ bất thường, có mùi hôi; vết thương đau tăng hơn so với lúc đầu; sốt.
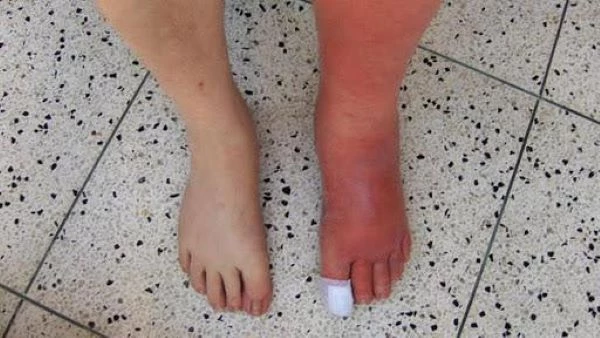
1.2 Vết thương nhiễm trùng có nguy hiểm không?
Khi vết thương bị nhiễm trùng, vi khuẩn sẽ sinh sôi gây ra nhiều phản ứng, tiết độc tố làm cho vết thương không thể tự lành theo cơ chế lành thương thông thường. Nếu không được chẩn đoán và xử trí kịp thời, vi khuẩn sẽ tiếp tục nảy nở nhiều hơn và độc tố của vi khuẩn có thể đi vào máu, gây ra tình trạng nhiễm trùng huyết rất nguy hiểm, có thể suy đa cơ quan gây tử vong.
1.3 Phòng ngừa vết thương nhiễm trùng
Khi bị vết thương trầy xát, hãy nhanh chóng thực hiện các biện pháp phòng ngừa vết thương nhiễm trùng sau:
- Rửa vết thương bằng nước muối sinh lý càng sớm càng tốt, tránh dùng oxy già trong trường hợp này vì sẽ làm vết thương tệ hơn
- Vệ sinh vùng da xung quanh vết thương để ngăn ngừa nhiễm khuẩn vào bề mặt vết thương
- Dùng gạc giữ ẩm vết thương
- Nếu nghi ngờ vết thương do kim loại bẩn đâm vào, hãy chủ động tiêm phòng uốn ván
- Nếu vết thương có các dấu hiệu: sưng, nóng, đỏ, đau hơn hoặc bị sốt, bạn nên đến gặp bác sĩ chuyên khoa vết thương để được thăm khám kỹ và điều trị đúng cách.
2. Dấu hiệu nhận biết Loét bàn chân đái tháo đường
2.1 Loét bàn chân đái tháo đường là gì?
Loét bàn chân là biến chứng thường gặp nhất và gây hậu quả khốc liệt nhất của bệnh đái tháo đường. Bệnh đái tháo đường lâu năm nếu không kiểm soát được chỉ số đường huyết, sau 10 năm 50% bệnh nhân đái tháo đường không còn cảm giác đau, sờ, áp lực, nóng lạnh ở chân do các dây thần kinh cảm giác ngoại biên đã bị hủy hoại. Người bệnh sẽ không ý thức được các vết đâm cắt ở chân cho đến khi phát hiện vết thương lâu lành. Khi các dây thần kinh vận động bị tổn thương, các ngón chân sẽ lệch hướng, vòm chân nâng cao lên, sức nặng cơ thể dồn về diện tích nhỏ hơn trên bàn chân, gây ra cục chai và loét.
2.2 Biểu hiện của loét bàn chân đái tháo đường
Có 2 dạng biểu hiện chính:
- Loét do biến chứng thần kinh
Thường xuất hiện ở các vị trí chịu áp lực tì đè của lòng bàn chân như ngón cái, gót chân...; ban đầu thường là cục chai, mảng xơ chai, sờ vào thấy cứng so với vùng da xung quanh, có màu trắng, ngà vàng.
Cục chai đè lên mô bên dưới, phá hủy mô, quan sát bằng mắt thường có thể thấy đốm trắng ẩn dưới cục chai, đó là mô bị ngậm nước (maceration) và đã bắt đầu hình thành vết loét. Nếu không cắt gọt cục chai kịp thời, mô ngậm nước bên dưới sẽ biến thành mụn dộp (blister) ẩn dưới cục chai và sẽ phá vỡ da làm cho vết loét sâu, lộ ra ngoài.
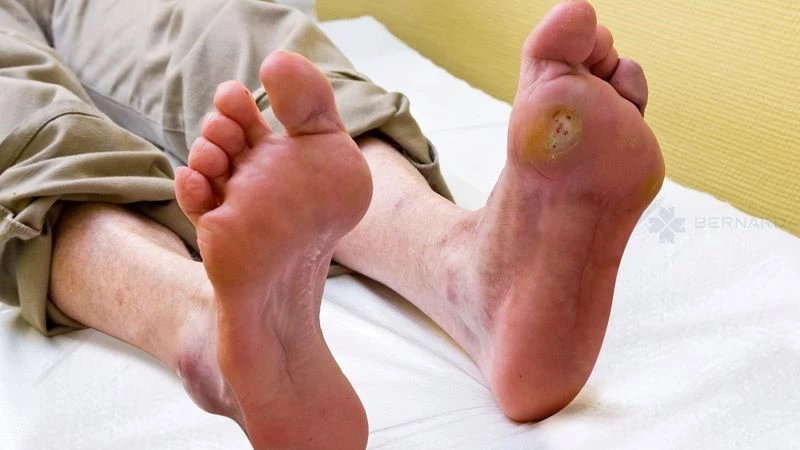
- Loét do biến chứng mạch máu
Bệnh nhân đái tháo đường lâu năm sẽ bị tổn thương nội mạc mạch máu, dần dần sẽ tiến tới biến chứng tắc hẹp mạch máu. Vị trí thường thấy là đầu ngón chân, mặt trên ngón chân, mặt ngoài bàn chân và mặt trong ngón chân cái. Bởi vì đây là những vùng bị ảnh hưởng đầu tiên nếu bị thiếu máu nuôi. Biểu hiện ban đầu là ngón chân đổi màu xanh tím, sau đó sẽ chuyển sang màu đen (hoại tử).
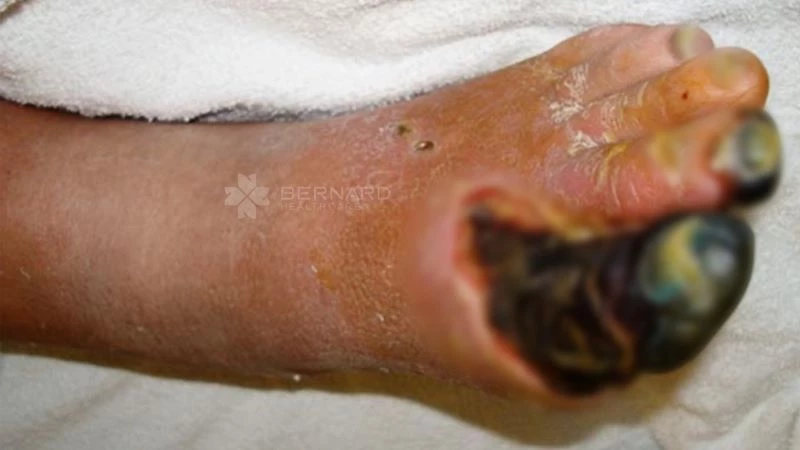
2.3 Phòng ngừa biến chứng loét bàn chân đái tháo đường
Để phòng ngừa biến chứng loét bàn chân, người bệnh đái tháo đường cần:
- Kiểm soát đường huyết tốt
- Quan sát, chăm sóc bàn chân hàng ngày, đặc biệt lưu ý những vùng da chai sần bất thường, vùng kẽ ngón và vùng gót
- Chú ý khi làm móng, cắt móng, nếu không khéo sẽ dẫn đến nhiễm trùng kẽ ngón, cạnh khóe ngón
- Mang giày dép mềm dành riêng cho người bị đái tháo đường. Việc mang giày có thiết kế riêng đặc biệt giúp giảm áp trên những vùng đặc biệt có nguy cơ hình thành cục chai do biến chứng thần kinh
- Khám định kỳ tại chuyên khoa nội tiết và mạch máu để phát hiện sớm việc mất cảm giác thần kinh ngoại biên hoặc hẹp mạch máu chi dưới.
3. Dấu hiệu nhận biết Loét do tắc hẹp động mạch chi dưới
3.1 Động mạch là gì?
Trong cơ thể, hệ tuần hoàn gồm có động mạch (dẫn máu giàu oxy từ tim đi nuôi cơ thể) và tĩnh mạch (dẫn máu nghèo oxy từ ngoại biên về tim). Động mạch được ví như một ống nước mang nguồn sống trong cơ thể vì cơ quan nào muốn tồn tại cũng cần có máu giàu oxy.
Về mặt sinh lý, “ống nước mang máu giàu oxy” sẽ già hóa, xuống cấp khi cơ thể già đi. Tuy nhiên quá trình già hóa, xuống cấp này sẽ diễn ra nhanh hơn nếu cơ thể phơi nhiễm với việc hút thuốc lá.
3.2 Biểu hiện của vết loét do tắc động mạch chi
Nếu “đường ống nước mang máu giàu oxy” bị tắc do nguyên nhân nào đó (mảng xơ vữa, khói thuốc lá…), nguồn dinh dưỡng đến mô bị cắt, mô cơ quan sẽ bị “chết dần chết mòn”. Biểu hiện sớm nhất là bệnh nhân bị tê, đau khi đi lại, dần dần đau cả khi nghỉ ngơi, giai đoạn muộn là ngón chân chuyển tím đen - dấu hiệu hoại tử mô vì thiếu máu nuôi.
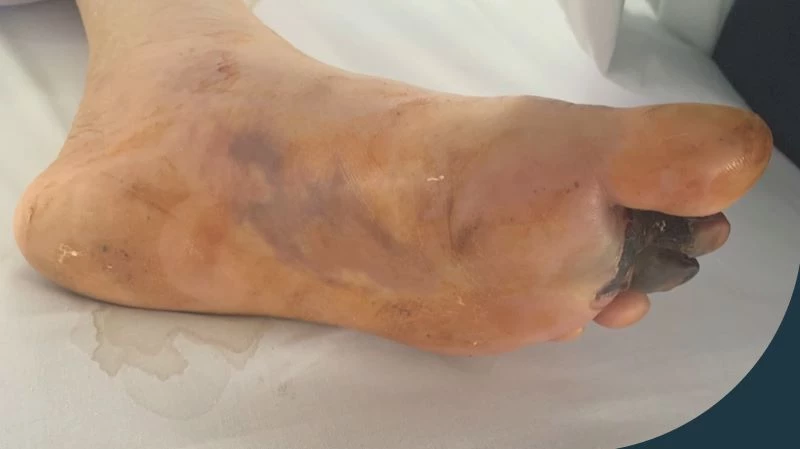
Vị trí loét, hoại tử do tắc động mạch chi dưới thường bị là ở phần đầu ngón chân hoặc kẽ ngón, gót chân… Vì đây là những vùng lượng mạch máu nuôi ít hơn những vùng khác. Đầu tiên chỉ bị hoại tử đầu đốt xa (đầu ngón), sau đó đến nguyên ngón chân, lan dần đến bàn chân, cẳng chân…
Vết loét hoại tử là môi trường lý tưởng cho vi khuẩn sinh sôi, gây nguy cơ nhiễm trùng.
3.3 Làm thế nào để phòng ngừa loét do tắc động mạch chi dưới?
Để phòng ngừa vết thương lâu lành - loét do tắc động mạch chi dưới, người bệnh cần:
- Bỏ thuốc lá
- Tập thể dục hợp lý
- Tầm soát chuyên sâu định kỳ để theo dõi và điều trị các bệnh lý tim mạch (tăng huyết áp, xơ vữa động mạch, rung nhĩ..), bệnh lý chuyển hóa (đái tháo đường, béo phì…)
- Đối với bệnh nhân trên 55 tuổi, chuyên gia vết thương khuyến cáo nên đo chỉ số ABI định kỳ hàng năm để phát hiện sớm hẹp động mạch chi dưới
4. Dấu hiệu nhận biết Loét do suy giãn tĩnh mạch chi dưới
4.1 Tĩnh mạch là gì?
Nếu động mạch là ống dẫn máu giàu oxy từ tim ra cơ quan ngoại biên thì tĩnh mạch là ống dẫn máu nghèo oxy từ cơ quan ngoại biên trở về tim.
Hệ thống tĩnh mạch chi dưới được chia làm 3 thành phần:
- Tĩnh mạch nông: Nằm trong lớp da và dưới da, chiếm 10% lượng máu chi dưới
- Tĩnh mạch sâu: Nằm sâu trong và dưới lớp cơ, chiếm 90% lượng máu chi dưới
- Tĩnh mạch xuyên: Nối tĩnh mạch nông và tĩnh mạch sâu
Bên trong tĩnh mạch có cấu trúc gọi là “van một chiều” giúp ngăn ngừa máu trào ngược và bảo đảm dòng chảy từ ngoại biên về tim.
Khi tĩnh mạch chi dưới bị suy kéo dài sẽ dẫn đến ứ đọng máu lại tại hệ thống tĩnh mạch, làm tăng áp lực hệ thống tĩnh mạch chi dưới. Khi tình trạng này kéo dài sẽ kéo theo tình trạng “thoát dịch” gây biến dưỡng da vùng thấp, lắng đọng chất hemosiderin. Vì thế, suy giãn tĩnh mạch chi dưới có thể gây loét lâu lành.
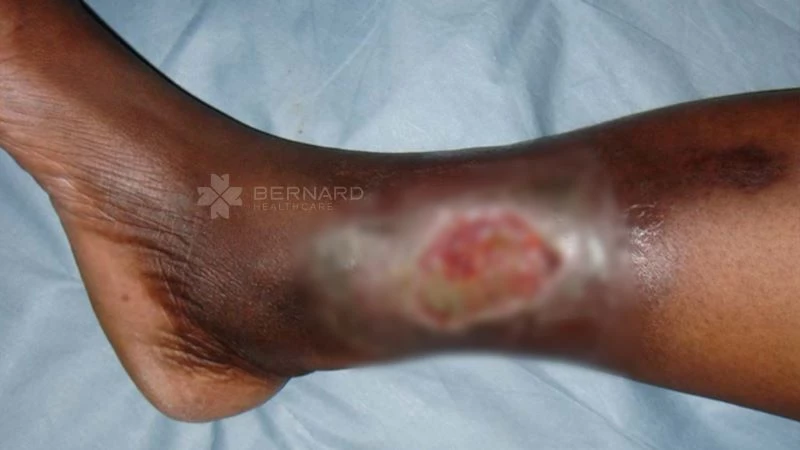
4.2 Biểu hiện loét tĩnh mạch chi dưới
Đa số trường hợp loét tĩnh mạch nằm ở vị trí trên mắt cá trong, đây là đặc điểm dễ nhận biết nhất và phân biệt với “loét động mạch”. Ngoài ra, vùng da xung quanh vết loét thường bị sạm đen và xơ cứng, tiết dịch từ trung bình đến nhiều.
4.3 Làm thế nào phòng ngừa loét do suy giãn tĩnh mạch chi dưới?
Để phòng ngừa loét do suy giãn tĩnh mạch chi dưới, bệnh nhân cần chú ý:
- Tránh đứng, ngồi lâu
- Tập thể dục, đi bộ ít nhất 30 phút /ngày
- Giảm cân
- Mang vớ tĩnh mạch với những nghề nghiệp đòi hỏi đứng, ngồi lâu
- Tập những động tác để tăng hoạt động của cơ vùng bắp chân
- Tầm soát chuyên sâu định kỳ
5. Dấu hiệu nhận biết loét tì đè
5.1 Loét tì đè là gì?
Loét tì đè (pressure ulcer, pressure sore) là tổn thương gây ra do hoại tử vùng da và mô dưới da do lực tì đè liên tục lên vùng da có nền xương hay trên vùng da bị tác động liên tục của trọng lượng tạo ra lực tì đè lớn.
Loét tì đè là loại vết thương lâu lành thường gặp phải trong nhóm bệnh nhân nằm viện, cần chăm sóc điều trị cấp cứu hoặc bệnh nhân cần chăm sóc dài ngày.
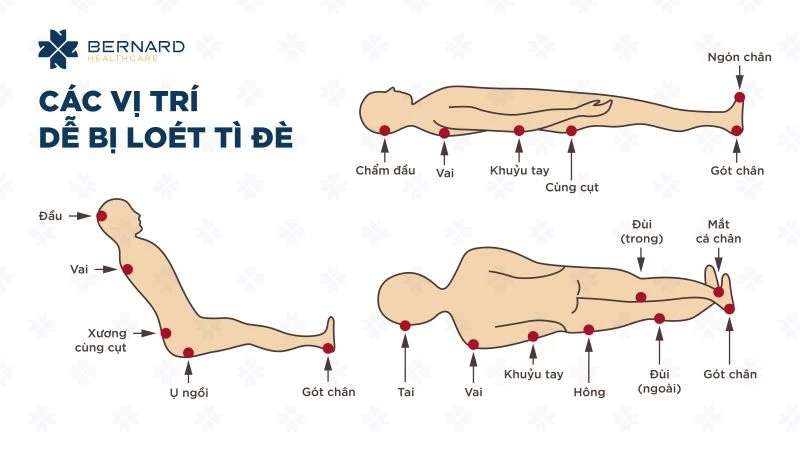
Bất cứ vùng nào trên cơ thể cũng có thể bị loét tì đè. Tuy nhiên, thường xảy ra trên những vùng da phủ lên nền xương cứng. Trong thực tế, khoảng 75% loét tì đè sẽ ở vị trí quanh tầng sinh môn gây ra loét cùng cụt.
5.2 Loét tì đè có nguy hiểm không?
Thông thường, vết loét tì đè có diện tích bề mặt nhỏ sẽ gây cảm giác chủ quan cho cả bệnh nhân và nhân viên y tế. Tuy nhiên, các chuyên gia vết thương cảnh báo: thể tích tổn thương khi vết loét tì đè xảy ra sẽ theo hình kim tự tháp. Tức là đáy vết thương nằm ở bên trong có diện tích lớn hơn rất nhiều so với diện tích bên ngoài của vết loét. Nếu không được chăm sóc điều trị sớm, tổn thương loét tì đè sẽ ngày càng ăn sâu vào mô, lâu ngày sẽ hoại tử và biến chứng nhiễm trùng tại chỗ hoặc lan rộng.
5.3 Làm gì để phòng ngừa loét tì đè?
Việc phòng tránh loét do tì đè rất quan trọng bởi vì loét do tì đè không dễ để điều trị lành hoàn toàn. Thầy thuốc ưu tú, BS CK2 Trần Đoàn Đạo – Chuyên gia vết thương có hơn 40 năm kinh nghiệm cho biết: “Một bệnh nhân loét tì đè cần 223 ngày để chữa lành”. Các biện pháp dự phòng loét tì đè có hiệu quả sẽ giúp người bệnh tránh được nhiều đau đớn và hỗ trợ đẩy nhanh quá trình điều trị bệnh chính.
Một số vấn đề cần lưu ý khi chăm sóc và phòng ngừa loét tì đè bao gồm:
- Quan sát những vùng da dễ bị tì đè, luôn luôn tránh tì đè lên những vùng da bị ửng đỏ. Đặc biệt đối với nhóm bệnh nhân nguy cơ cao của loét tì đè như bệnh nhân lớn tuổi, di chứng tai biến mạch máu não hoặc trải qua phẫu thuật lớn phải nằm tại chỗ lâu ngày
- Dùng nệm hơi chống loét cho bệnh nhân nằm tại chỗ lâu ngày
- Xoay trở bệnh nhân tránh nằm lâu một vị trí.
Ngoài ra, còn có loét do ung thư cũng là một loại vết thương lâu lành (vết thương mạn tính).
6. Lần đầu tiên TP.HCM có đơn vị điều trị vết thương lâu lành
Đầu tháng 12/2023, Hệ thống Y khoa Chuyên sâu Quốc tế Bernard tổ chức lễ ra mắt, công bố thành lập Đơn vị điều trị vết thương chuyên sâu - Bàn chân đái tháo đường Bernard Wound Care tại cơ sở Bernard Healthcare 22 Phan Đình Giót, Q.Tân Bình, TP.HCM. Đây được xem là đơn vị chuyên sâu điều trị vết thương lâu lành đầu tiên tại TP.HCM, tập trung vào loét tĩnh mạch, loét động mạch, loét tì đè, bỏng và sẹo…, đặc biệt là loét bàn chân đái tháo đường.
Thực trạng vết thương hiện nay tại Việt Nam là phần lớn bệnh nhân có vết thương lâu lành vẫn còn loay hoay không biết phải tìm đến đâu để điều trị. Việc hình thành các đơn vị chuyên sâu như Bernard Wound Care góp phần "giảm đau, chữa lành, hạn chế biến chứng" vết thương, để người dân an tâm thăm khám và điều trị.

Bernard Wound Care quy tụ các bác sĩ đa chuyên khoa (nội tiết, phẫu thuật mạch máu, bỏng - phẫu thuật tạo hình, gây mê hồi sức, dinh dưỡng…) giàu kinh nghiệm, uy tín lâu năm trong mảng vết thương tại Việt Nam và được đào tạo chuyên sâu về vết thương tại Châu Âu, Mỹ Châu Á… được dẫn dắt bởi Thầy thuốc ưu tú, BS. CK2 Trần Đoàn Đạo – Nguyên Trưởng khoa Bỏng Tạo hình, bệnh viện Chợ Rẫy – Phó Chủ tịch thường trực Liên chi hội Điều trị Vết thương TP.HCM; Bằng khen Trí thức tiêu biểu do Tổng Hội Y học Việt Nam trao tặng.
Bernard Wound Care được trang bị cơ sở khang trang, máy móc hiện đại (MRI; CT; siêu âm, ABI/TBI…) kết hợp công nghệ điều trị vết thương mới theo xu hướng thế giới, ứng dụng mô hình đa chuyên khoa với mục tiêu điều trị, bảo tồn, lành thương thẩm mỹ, phòng ngừa tái phát theo phác đồ điều trị cá nhân hóa. Đồng thời, theo dõi chuyên sâu: tư vấn dinh dưỡng, hướng dẫn chăm sóc vết thương sau điều trị tại nhà.
Đến nay, Bernard Wound Care đã tiếp nhận hơn nghìn lượt khám và điều trị vết thương khó lành. Trong đó, vết thương khó lành chiếm đến 85% (tỉ lệ loét bàn chân đái tháo đường chiếm 51%). Trung tâm đã điều trị thành công tỉ lệ lành thương đạt 96,7%. Thời gian trung bình điều trị lành thương là 35,6 ngày. Trường hợp điều trị dài nhất là 247 ngày.
Để đặt lịch khám và điều trị vết thương lâu lành với các chuyên gia đầu ngành tại Bernard Wound Care, Quý khách vui lòng liên hệ hotline: 028 3535 2468
Địa chỉ: 22 Phan Đình Giót, Q.Tân Bình, TP.HCM












